لوپوس و بارداری
جشنواره تخفیف زیبایی و لیزر، دستگاه لیزر مدیواستار (اسکلپیون) 2024
مشاوره رایگان با پزشک، کلیه ایام هفته
برای ورود به پیج اینستاگرام روی لینک مربوطه کلیک کنید
خانم های مبتلا به لوپوس بهتر است برای جلوگیری از حاملگی از روش ها ی طبیعی، مانند کاندوم و یا قرص های حاوی پروژسترون به تنهایی و یا استروژن با میزان کم استفاده کنند.
حاملگی می تواند باعث افزایش فعالیت بیماری لوپوس شود.
خوشبختانه در بسیاری از موارد تنها درد عضلات و مفصل ها و یا ضایعات پوستی تشدید می یابند و این علایم اکثرا با داروهای موجود قابل کنترل هستند. مشکل دیگری که ممکن است بیماران با آن مواجه شوند، سقط جنین است که این مسئله می تواند بدلیل فعال بودن بیماری در حین حاملگی و یا عوامل دیگر باشد.
همانگونه که قبلا ذکر شد، بچه هایی که از مادران مبتلا به لوپوس به دنیا می آیند شانس بیشتری برای ابتلا به لوپوس دارند که در این مورد بیماری، در همان سن و جنس شایع ذکر شده به وقوع میپیوندد، یعنی در خانم ها در سنین 15 تا 45 سال.
اما به دلیل عبور بعضی از پادتن ها از خون مادر به خون جنین از طریق جفت، زمانی که مادر حامله است، احتمال دارد که نوزاد پس از تولد به طور موقت علائمی مانند کاهش پلاکت و یا ضایعات پوستی منتشر را از خود نشان دهد، که خوشبختانه این علائم موقتی هستند.
در درصد بسیار کمی از این نوزادان ورود پادتن های مادر سبب ایجاد یک نوع اختلال در قلب میشود که نتیجه آن کند بودن ضربان قلب جنین است. در مادرانی که در طول دوران بارداری تحت نظر پزشک هستند، می توان با انجام اکوکاردیوگرافی (تصویربرداری از قلب) جنین، متوجه این مشکل شد و قبل از به دنیا آمدن نوزاد در جهت درمان آن قبل هنگامی که جنین در رحم مادر است، اقدام کرد. در جنینی که به دارو پاسخ نمی دهد، پس از تولد برای تصحیح این اشکال قلبی می توان از باطری های مخصوص تولید ضربان قلب استفاده کرد.


نحوه تشخیص بیماری
به طور کلی این ها علائم و نشانه هایی هستند که اغلب همراه هم بروز کرده و بیمار قادر به تشخیص آنها است. اما برای تشخیص لوپوس، پزشک به این علائم اکتفا نمی کند.
تست های خونی که که سطح آنتی بادی های خون را مورد بررسی قرار می دهند، علاوه بر تشخیص بیماری، اندام های درگیر شده و تحت آسیب بیماری را نیز مورد بررسی قرار می دهند. این آنتی بادی های خودی، بر علیه بافت های خودی به پا خاسته اند و از این رو با آنتی بادی هایی که در زمان وجود باکتری ها، ویروس ها و قارچ ها در بدن ایجاد می شوند، متفاوت هستند.
از اختلالات خونی شناخته شده در بیماران لوپوس می توان به کم خونی ناشی از کمبود آهن اشاره کرد.
اما تست های خونی نیز به تنهایی تشخیص دهنده قطعی بیماری لوپوس نیستند. همراهی این تستها با علائم بالینی ذکر شده است که تشخیص لوپوس را قطعی می کند. در صورت مثبت بودن تست های خونی، وجود حداقل 4 مورد از علائم ذکر شده در بیمار می تواند تشخیص لوپوس را قطعی کند.
علائم کلیوی
التهاب کلیه ها در بیماری لوپوس، نفریت لوپوسی نامیده می شود. برخی افراد هیچ شاخصه ای از علائم کلیوی را گزارش نمی کنند، اما افزایش وزن، افزایش فشار خون، التهاب و ورم صورت، پاها و یا انگشتان، همگی نشانه های درگیری کلیه در بیماری لوپوس است. نفریت کلیوی می تواند به نارسایی کلیه منجر شود. اگر فرد به علائم لوپوس توجه نکرده و کنترل و درمان بیماری برای طولانی مدت شروع نشود، عوارض بدی در پی خواهد داشت.
علائم قلبی ریوی
اختلالات قلبی و ریوی زیادی وجود دارد که می تواند بیماران لوپوسی را با شدت های مختلف مورد آسیب قرار دهد. شایع ترین این عوارض عبارتند از:
1- التهاب بافت و عروق خود قلب، التهاب کیسه اطراف قلب، التهاب رگ کرونر و سایر عروق قلب و در نتیجه درد در مرکز قفسه سینه که می تواند به گردن، شانه ها و بازوها سرایت کند.
2- پریتونیت یا التهاب کیسه اطراف ریه و نیز التهاب خود ریه که می تواند به درد در قفسه سینه، تنگی نفس و اختلالات تنفسی منجر شود.
درد قوزک پا
علائم ماهیچه ای استخوانی
درد و التهاب مفاصل اولین و شایع ترین علامت لوپوس در نظر گرفته می شود که مفاصل رابط نظیر قوزک پا، زانو، کمر، مچ دست و گردن تظاهر می کند. درد مفصل لوپوسی معمولا اعضای بدن را به صورت قرینه و دوطرفه درگیر می کند، مثلا درد در زانو های هر دو پا و یا هر دو آرنج.
در مقایسه با بیماری آرتریت روماتوئید، درد و ورم مفاصل در لوپوس کمتر ناتوان کننده است و معمولا جز در موارد شدید، باعث تغییر شکل مفاصل نمی شود.
زخم های مخاطی: زخم های مخاطی نظیر زخم های داخل بینی و مخاط دهان، عارضه ی شایع دیگری برای بیماران لوپوس است. ماننده سایر علائم لوپوس، این عارضه نیز بسته به کنترل و یا تشدید بیماری می تواند کاهش یا افزایش یابد.
علائم خونی
از اختلالات خونی شناخته شده در بیماران لوپوس می توان به کم خونی ناشی از کمبود آهن اشاره کرد. این کم خونی می تواند ناشی از التهاب حاکم بر بدن، اختلالات کلیوی و یا عوارض درمان های دارویی در لوپوس باشد.
متاسفانه هنوز هیچ درمان موثری برای این دسته از بیماری ها پیدا نشده است و بهترین درمان، تنها کنترل پیشرفت بیماری است
ترومبوز یا لخته شدن خون در عروق، عارضه ی دیگری است که می تواند به گرفتگی عروق قلب و ریه منجر شود.
علائم عصبی
برخی از بیماران مبتلا به لوپوس، علائمی از بیماری های عصبی نظیر سردرد را گزارش می کنند. هنوز معلوم نیست که این علامت ناشی از خود بیماری است و یا عوارض استرس و خستگی ناشی از بیماری و یا حتی به علت بیماری های همراه لوپوس. علائم شدیدتر دیگر نظیر اختلالات حافظه و ضعف و بی حسی دست ها و پاها از عوارضی اند که شیوع بسیار کمتری دارند.
تب
بیشتر مبتلایان به لوپوس، تغییرات دمای بدن ناشی از بیماری را به صورت تب نشان می دهند. در برخی موارد، تب اولین نشانه بیماری خواهد بود.
سایر مشکلات پوست، مو و ناخن ها
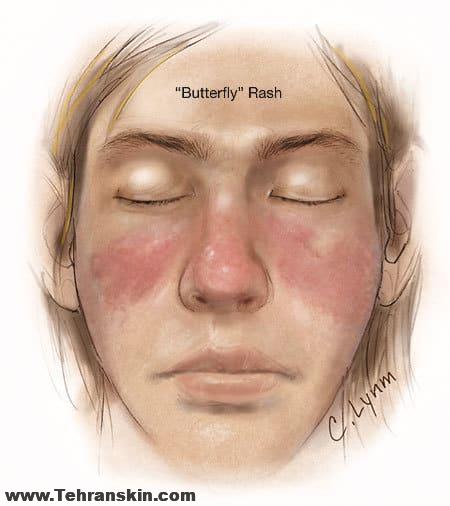
– حساسیت به نور خورشید و وجود لکههای قرمز، پوسته پوسته شدن، بثورات جلدی بنفش رنگ بر روی نقاط مختلف بدن از جمله صورت، گردن و بازو
– ترک خوردن و یا شکستگی ناخنها
– ریزش موها یا نازک شدن آن ها
– خشکی چشم


برای اینکه فرد مبتلا به لوپوس تشخیص داده شود باید 4 تا از 11 علائم این بیماری را داشته باشد. پزشک شما یک معاینه بالینی انجام داده و با گوش دادن به قفسه سینه صدای غیر طبیعی به نام مالش قلبی یا مالش پلور ممکن است شنیده شود. معاینه سیستم عصبی را نیز انجام می دهد آزمایش های لازم برای تشخیص SLE شامل ( تست آنتی بادی، CBC، از جمله آنتی بادی ضد هسته ( ANA )، اشعه ایکس قفسه سینه، بیوپسی کلیه، تجزیه شیمیایی ادرار، آنتی بادی آنتی تیروگلوبولین، آنتی بادی های ضد تیروئید میکروزومال، اجزای ( C3 و C4 )، تست کومبس مستقیم، کرایوگلوبولین، ESR، آزمایش خون برای کبد، فاکتور روماتوئید، تست های خون برای بررسی عملکرد کلیه ) است.


دارو و درمان
لوپوس درمان نمی شود بلکه کنترل و مدیریت می شود. بیماران باید بطور مرتب به پزشک مراجعه کنند و تحت نظر باشند. پزشک معالج برحسب وضعیت بیماری نوع درمان ها را بطور مرتب تغییر میدهد. مهمترین اقدامات درمانی در لوپوس عبارتند از:
- داروهای ضد التهاب : داروهای ضد التهاب مثل ایندومتاسین، بروفن، سلکسیب، پیروکسیکام، ملوکسیکام، مفنامیک اسید، ناپروکسن و یا مفنامیک اسید هستند که درد مفاصل و عضلات بیمار را کاهش می دهند.
- هیدروکسی کلروکین Hydroxychloroquine : در درمان ضایعات پوستی، احساس خستگی و درد مفاصل بکار برده میشود. بعد از شروع مصرف این دارو اثر آن معمولا پس از 12-6 هفته ظاهر می شود. ممکن است لازم شود این دارو برای مدت های طولانی مصرف شود. گاهی اوقات این دارو روی چشم اثر نامطلوب دارد، پس بیمارانی که این دارو را مصرف می کنند باید معاینه چشم شوند.
- کورتیکوستروئید : مصرف کورتیکوسترویید یا کورتن در موارد شدید بیماری است.
- داروهای ضعیف کنند سیستم ایمنی : مانند آزاتیوپرین، سیکلوسپورین، سیکلوفسفامید، متوترکسات و میکوفنولات در بعضی از مبتلایان به لوپوس مصرف میشوند. این دارو ها سیستم دفاع ایمنی بدن را تضعیف می کنند و مصرف آنها احتمال بروز عفونت در بیماران را بیشتر می کند.
بیماران مبتلا به لوپوس ممکن است به علت مصرف کورتن دچار نکروز سر استخوان ران شوند. این نکروز ممکن است نیاز به عمل جراحی دکمپرشن یا در موارد پیشرفته نیاز به تعویض مفصل ران داشته باشد.


بیماران مبتلا به لوپوس باید تا حد ممکن از تابش نور خورشید دوری کنند چون آفتاب موجب تشدید بیماری آنها می شود. این بیماران باید بسیار بیش از دیگران مراعات کنند تا دچار عفونت در جایی از بدن نشوند و از تماس با بیماران عفونی اجتناب کنند. در حالت شدید بیماری بارداری برای بیمار توصیه نمی شود و مصرف بعضی از داروهای ضد بارداری هم برای این بیماران مضر است.


علیرغم علائم گوناگون لوپوس و عوارض جانبی احتمالی درمان، افراد مبتلا به لوپوس می توانند زندگی با کیفیت بالایی داشته باشند. یکی از راههای ادارۀ لوپوس درک بیماری و علائم آن است. تشخیص وقوع علائم هشدار دهنده قبل از عود بیماری می تواند به بیمار کمک کند که در جهت کاهش شدت بیماری قدم بردارد. انجام کارهایی برای پیشگیری از عود بیماری می تواند مفید باشد. مثل قرار نگرفتن زیاد در برابر نور خورشید یا درنظر گرفتن ساعتهای کافی برای استراحت در برنامه روزانه. برای افراد مبتلا به لوپوس سالم ماندن به کوشش و مراقبت بیشتری نیاز دارد. مهم است که بیماران از استرس دوری جویند. راههای کاهش استرس شامل ورزش، آرام سازی، دارو درمانی و اولویت دادن به کارهایی که نیاز به زمان و انرژی بیشتری دارند می باشد. داشتن حمایت بسیار مهم است. این حمایت ممکن است از طرف فامیل، دوستان، متخصصان پزشکی، سازمانهای اجتماعی و گروه های حمایتی مختلف باشد.
منبع:
http://www.everydayhealth.com/columns/paging-dr-gupta
نگارنده: حدیث بختیاری
[divider]
برای برقراری ارتباط با مشاورین و متخصصین پوست کلینیک فوق تخصصی آلومینا به صفحه تماس با ما مراجعه بفرمایید!
بیشترین تخفیف های زیبایی و لیزر در بهترین مراکز تهران و شهرستان ها
اینجا کلیک کنید